Vous avez des gencives rouges, gonflées ou qui saignent facilement en vous brossant les dents ? La gingivite, souvent sous-estimée, cache pourtant des risques majeurs pour vos dents et votre santé globale. Derrière ce trouble courant lié à la plaque dentaire se cachent des facteurs insoupçonnés : médicaments, fluctuations hormonales ou diabète.
Découvrez comment cette inflammation silencieuse peut évoluer vers la parodontite, entraînant déchaussement dentaire, et comment la combattre grâce à un brossage adapté, un détartrage professionnel ou des gestes préventifs simples.
Entre mauvaise haleine persistante, facteurs déclencheurs méconnus et solutions éprouvées, ce guide vous donne les clés pour préserver vos gencives saines.
La gingivite, inflammation des gencives souvent liée à la plaque dentaire, se manifeste par des rougeurs, gonflements, saignements ou mauvaise haleine. Bien que réversible grâce à un brossage rigoureux et un détartrage professionnel, son négligemment peut entraîner une parodontite, menaçant la stabilité des dents. D’autres facteurs, comme les médicaments, les déséquilibres hormonaux ou le diabète, peuvent l’aggraver.
Une hygiène irréprochable, associée à des visites régulières chez le dentiste, reste la clé pour prévenir ces complications. En cas de douleur vive ou d’abcès, une consultation rapide est essentielle.
Comprendre la gingivite : les signes qui ne trompent pas
C’est quoi la gingivite exactement ?
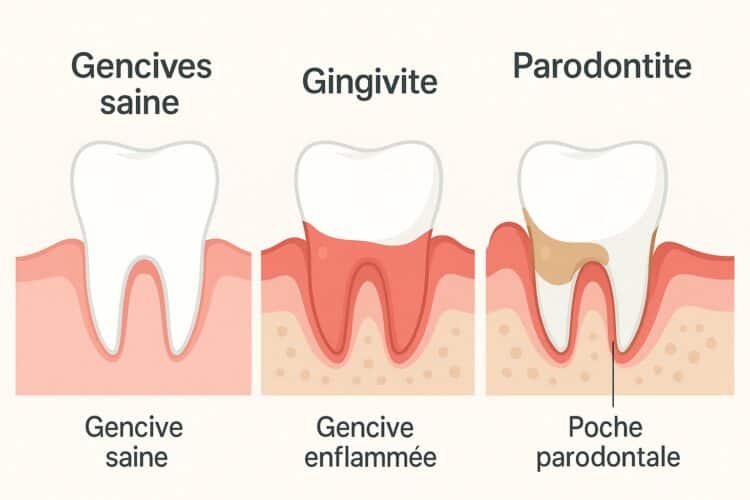
La gingivite est une inflammation des gencives, souvent liée à l’accumulation de plaque dentaire. Cette couche collante de bactéries, associées à des résidus alimentaires, s’attache à la surface des dents. Une gencive saine est rose pâle et ferme, tandis qu’une gencive affectée devient rouge, enflée et douloureuse. Heureusement, cette affection est réversible si elle est dépistée tôt. Mais que se passe-t-il si elle est ignorée ?
Les symptômes clés à surveiller
Les signes d’alerte sont clairs. Une gencive touchée peut présenter :
- Rougeur et gonflement : L’œdème s’observe facilement, avec une apparence écarlate et des tissus ramollis.
- Saignements fréquents : Même un brossage doux provoque des traces de sang.
- Douleur ou sensibilité : Le simple contact avec une fourchette ou une brosse peut être inconfortable.
- Mauvaise haleine persistante : L’haleine reste désagréable malgré le brossage.
- Tartre visible : Des dépôts jaunâtres ou bruns apparaissent à la base des dents.
- Enduit blanchâtre : Dans des cas rares, un revêtement mycosique recouvre la gencive.
Ces manifestations doivent alerter, car elles traduisent une réponse inflammatoire active.
Le risque si on l’ignore : l’évolution vers la parodontite
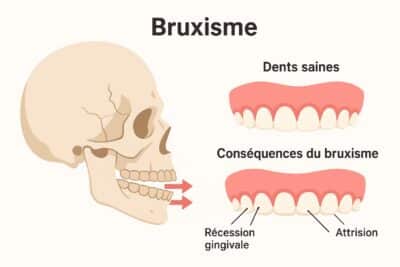
Ignorer la gingivite peut avoir des conséquences graves. Contrairement à cette dernière, la parodontite atteint les tissus de soutien des dents : os alvéolaire, ligament parodontal et cément. Les bactéries de la plaque pénètrent plus profondément, déclenchant une destruction irréversible. Sans soin, cela provoque des poches parodontales, une mobilité dentaire et, au final, la perte des dents. Saviez-vous que la gingivite est la première étape d’un processus pouvant aboutir à un déchaussement ?
La bonne nouvelle ? Un détartrage professionnel et une hygiène rigoureuse suffisent souvent à inverser la situation. Mais chaque jour perdu accroît les risques. Alors, vaut-il mieux attendre ou agir dès les premiers signes ?
Les causes de la gingivite : de la plaque dentaire aux facteurs cachés
La cause numéro un : l’accumulation de plaque dentaire
Savez-vous que la plaque dentaire, souvent négligée, est responsable de 80 % des cas de gingivite ? Ce film collant résulte de la combinaison de salive, de bactéries et de résidus alimentaires. Si elle n’est pas éliminée par un brossage efficace, elle se transforme en tartre en seulement 48 heures.
Contrairement à la plaque, le tartre ne peut être retiré que par un professionnel. Il agit comme une éponge à bactéries, irritant les gencives et provoquant rougeurs, gonflement et saignements. Sans intervention, cette accumulation silencieuse peut évoluer vers une parodontite en quelques mois.
Quand la gingivite n’est pas (seulement) due à la plaque
Que se passe-t-il si vos gencives saignent malgré un brossage irréprochable ? D’autres ennemis invisibles pourraient être en cause. Voici les facteurs souvent sous-estimés :
- Certains médicaments : Anticonvulsivants (phénytoïne), immunosuppresseurs (cyclosporine) ou bêta-bloquants peuvent provoquer une hyperplasie gingivale, rendant le nettoyage plus complexe.
- Bouleversements hormonaux : La puberté, la grossesse (jusqu’à 75 % des femmes enceintes concernées) ou la ménopause amplifient la réponse inflammatoire des gencives, même avec une hygiène irréprochable.
- Pathologies sous-jacentes : Un diabète mal contrôlé ou des troubles du système immunitaire (VIH, leucémie) fragilisent les gencives, les rendant vulnérables à l’inflammation.
- Autres causes : Allergies rares, infections fongiques (comme le muguet) ou syndromes génétiques (fibromatose gingivale héréditaire) peuvent également jouer un rôle.
Les facteurs de risque qui aggravent la situation
Certains éléments ne provoquent pas directement la maladie, mais en accélèrent l’évolution. Le tabagisme, par exemple, masque les saignements tout en endommageant la flore buccale. Résultat : un diagnostic retardé et une aggravation silencieuse.
Autres accélérateurs à surveiller :
- Une carence en vitamine C ou en niacine, affaiblissant les tissus.
- L’âge avancé, lié à une salive moins protectrice et à une détérioration générale du système immunitaire.
- Une consommation excessive d’alcool ou de sucres, nourrissant les bactéries pathogènes.
En négligeant ces signaux, vous prenez le risque de voir une gingivite bénigne évoluer vers une parodontite irréversible, synonyme de perte osseuse et, à terme, de dents mobiles.
Diagnostic et gestion de la douleur : quand faut-il consulter en urgence ?

Comment le dentiste pose-t-il le diagnostic ?
Lors d’un examen, le dentiste observe la couleur, la texture et la fermeté des gencives. Une gencive saine est rose pâle et ferme, tandis qu’une gencive inflammée devient rouge, gonflée et saigne facilement. L’utilisation d’une sonde parodontale mesure les poches entre la dent et la gencive : une profondeur supérieure à 3 mm ou un saignement au sondage indique une inflammation active, souvent liée à des dépôts de plaque ou de tartre.
La gingivite est-elle douloureuse ?
La gingivite classique est souvent asymptomatique. Les gencives rouges et gonflées saignent principalement lors du brossage, mais restent peu douloureuses. Cependant, une sensibilité inhabituelle ou une gêne légère peut apparaître avec des aliments chauds ou froids. Une douleur vive ou persistante traduit une complication comme un abcès ou une infection étendue. La gingivite ulcéro-nécrotique aiguë, forme rare mais grave, provoque des ulcérations douloureuses et une mauvaise haleine intense, nécessitant une prise en charge urgente.
Les signes d’alerte : quand la gingivite devient une urgence
Une douleur aiguë, un gonflement avec écoulement de pus (abcès), de la fièvre ou des ulcérations en forme “d’emporte-pièce” sur les papilles interdentaires sont des urgences. Ces symptômes signalent une infection agressive, comme une gingivite ulcéro-nécrotique aiguë, pouvant s’étendre aux tissus adjacents. Les personnes immunodéprimées (diabète, traitements immunosuppresseurs) ou les fumeurs doivent être particulièrement vigilantes : leur système immunitaire affaibli peut masquer les signes, aggravant la situation. En cas de doute, une consultation en 48 heures reste cruciale pour éviter des dégâts irréversibles comme la perte osseuse.
Traitement et prévention : les clés pour des gencives saines

Le traitement professionnel : le rôle indispensable du dentiste
Face à la gingivite, le détartrage constitue souvent la première étape du traitement. Cette procédure, réalisée par un dentiste ou un hygiéniste, élimine plaque et tartre au-dessus et sous la ligne des gencives. Un simple oubli pourrait laisser des bactéries s’installer durablement.
Dans les cas plus avancés, un surfaçage radiculaire (curetage profond) devient nécessaire. Cette intervention nettoie les surfaces radiculaires et lisse les zones affectées pour empêcher la récidive. Contrairement à une idée reçue, les antibiotiques ou corticoïdes restent exceptionnels, réservés aux situations spécifiques.
La pierre angulaire du succès : une hygiène bucco-dentaire irréprochable
Pourquoi 90% des adultes souffrent-ils de gingivite au moins une fois dans leur vie ? Parce que les gestes quotidiens déterminent la victoire contre l’inflammation. Voici les 4 étapes à maîtriser :
- Brossage efficace : Deux fois par jour pendant 3 minutes avec une brosse à poils très souples pour éviter d’aggraver l’inflammation
- Le bon dentifrice : Privilégiez les formules fluorées et anti-plaque, avec une concentration en fluor adaptée à votre âge (1000-1500 ppm pour les adultes)
- Nettoyage interdentaire : Le fil dentaire ou les brossettes interdentaires doivent être utilisés quotidiennement pour atteindre les zones inaccessibles
- Bains de bouche : Utilisez des solutions antiseptiques sur prescription, pour réduire temporairement la charge bactérienne
Prévenir les récidives pour une santé durable
En quoi les visites régulières chez le dentiste changent-elles la donne ? Ces contrôles permettent d’intercepter les signes précoces de récidive. Une étude de l’Assurance Maladie montre que 78% des patients évitent les complications avec un suivi biannuel.
Associée à une alimentation équilibrée limitant les sucres, l’arrêt du tabac réduit de 40% les risques de récidive. Pour les diabétiques, un contrôle glycémique strict devient une priorité : les taux élevés de sucre dans la salive nourrissent les bactéries responsables de l’inflammation.
Des programmes comme M’T Dents illustrent l’importance de la prévention dès le plus jeune âge. Ces examens gratuits, couverts à 100% par l’Assurance Maladie, incluent détartrage et conseils personnalisés pour intégrer les bonnes habitudes dès l’enfance.

Approches complémentaires : que penser des remèdes de grand-mère ?
Les solutions naturelles : une aide, pas un substitut
Face à des gencives rouges ou sensibles, certains gestes naturels peuvent apaiser temporairement l’inconfort. Des bains de bouche à l’eau salée ou au bicarbonate de sodium sont souvent cités pour leur action anti-inflammatoire et désinfectante. Ces méthodes permettent d’éliminer localement certaines bactéries responsables de l’irritation.
Ces pratiques, bien que simples, ne remplacent pas un nettoyage profond par un professionnel. Elles complètent une hygiène rigoureuse, mais leur effet reste limité face au tartre, principal responsable de la gingivite. Comme le rappelle l’Ordre National des Chirurgiens Dentistes, seul un détartrage élimine durablement les dépôts calcaires.
Mise en garde : les limites et les dangers
Les remèdes maison, même bien intentionnés, présentent des risques. L’excès de sel ou d’eau oxygénée peut irriter les tissus, tandis que des huiles essentielles mal diluées provoquent des brûlures. Sans avis médical, ces solutions retardent souvent une prise en charge essentielle.
La gingivite guérit en quelques jours avec un détartrage, mais une auto-traitance prolongée expose à une aggravation. Selon les recommandations de l’Haute Autorité de Santé, un professionnel doit toujours diagnostiquer l’origine exacte de l’inflammation. En cas de saignements persistants, une consultation rapide prévient une évolution vers la parodontite, une pathologie irréversible.
| Facteur de Risque | Impact sur les Gencives | Action Préventive Clé |
|---|---|---|
| Hygiène insuffisante | Accumulation de plaque/tartre irritant les gencives | Brossage 2x/jour + fil/brossettes interdentaires |
| Tabagisme | Irritation chronique et masquage des symptômes saignement | Arrêt du tabac pour restaurer la vascularisation |
| Diabète | Vulnérabilité accrue aux infections bactériennes | Contrôle strict de la glycémie avec suivi médical |
| Grossesse | Inflammation exacerbée par les hormones stéroïdiennes | Hygiène renforcée et consultations dentaires trimestrielles |
| Certains médicaments | Prolifération tissulaire gingival (ex: antiépileptiques) | Surveillance médicale et nettoyage professionnel régulier |
| Alimentation sucrée | Multiplie les bactéries productrices d'acide | Limiter sucres et grignotages entre repas |
Visualisez les risques pour mieux les éviter
Les facteurs déclencheurs de la gingivite agissent de manière combinée. Ce tableau synthétise les mécanismes d’action des principaux risques et les mesures concrètes pour les contrer. Par exemple, la nicotine altère la microcirculation gingivale, expliquant pourquoi les fumeurs développent des lésions plus profondes. Dans le cas du diabète, la hyperglycémie altère la réponse immunitaire locale, rendant les infections 3 fois plus probables.
Les changements hormonaux, comme pendant la grossesse, provoquent une hyperplasie tissulaire qui crée des niches bactériennes. L’accumulation de sucres alimentaires favorise la production d’acide lactique par les streptocoques mutans, érodant l’émail et irritant les tissus mous. L’utilisation systématique du fil dentaire réduit de 40% la progression vers la parodontite selon l’OMS.

La gingivite, bien qu’assez commune, est une affection traitable grâce à une hygiène rigoureuse et à des consultations dentaires régulières. Ignorée, elle évolue vers la parodontite, menaçant la stabilité des dents. Une prévention active (brossage, arrêt du tabac, contrôle du diabète) et une prise en charge rapide restent les meilleures solutions pour préserver la santé gingivale.
FAQ
La guérison d’une gingivite repose sur l’élimination de la plaque dentaire, principale cause de l’inflammation. Un détartrage professionnel chez le dentiste est indispensable pour retirer le tartre accumulé. En parallèle, une hygiène bucco-dentaire rigoureuse est cruciale : brossez-vous les dents deux fois par jour avec une brosse à poils souples, utilisez du fil dentaire ou des brossettes interdentaires, et optez pour un bain de bouche antiseptique sur recommandation médicale. Dans les cas sévères, des antibiotiques locaux ou des corticoïdes peuvent être prescrits. Une amélioration est souvent visible en quelques jours si le traitement est suivi scrupuleusement.
Les signes d’une gingivite sont souvent discrets mais révélateurs : gencives rouges et gonflées, saignements fréquents (notamment au brossage), sensibilité ou douleur au toucher, mauvaise haleine persistante, et dépôts visibles de plaque ou de tartre à la base des dents. Dans des cas rares, une infection mycosique peut provoquer un enduit blanchâtre. Ces symptômes, bien que réversibles, nécessitent une prise en charge rapide pour éviter des complications graves comme la parodontite.
La gingivite se limite à l’inflammation de la gencive, sans atteinte des tissus osseux ou ligamentaires soutenant les dents. Les gencives sont rouges, gonflées et saignantes, mais les dents restent solidement ancrées. En revanche, la parodontite affecte les tissus profonds, entraînant un déchaussement progressif des dents, des poches parodontales profondes (détectées par le dentiste avec une sonde), et parfois une mobilité dentaire. Une consultation précoce permet de stopper l’évolution vers cette forme plus grave.
La plupart du temps, la gingivite n’est pas une urgence : elle est peu douloureuse et guérit en quelques jours avec un suivi adapté. Cependant, certaines situations requièrent une consultation rapide : douleur vive et soudaine, abcès (gonflement avec pus), fièvre, ou symptômes de la gingivite ulcéro-nécrotique aiguë (GUNA) comme des ulcérations douloureuses, malaise général ou ganglions enflés. Dans ces cas, une prise en charge immédiate est essentielle pour éviter la propagation de l’infection.
Si traitée rapidement, une gingivite légère disparaît en quelques jours à une semaine après un détartrage et une hygiène renforcée. En revanche, une négligence prolongée (plusieurs mois) peut la rendre chronique ou la faire évoluer vers une parodontite. La persistance des symptômes au-delà de 15 jours, malgré des soins rigoureux, doit alerter : cela peut indiquer une cause sous-jacente (diabète, médicaments) ou une forme agressive nécessitant un suivi spécialisé.
En cas de gencives très irritées, un bain de bouche au bicarbonate de sodium ou à l’eau oxygénée diluée peut réduire l’inflammation. Des solutions à base d’extraits de plantes (camomille, sauge) sont parfois utilisées en complément. Cependant, ces traitements locaux doivent rester ponctuels et être associés à un avis professionnel. En cas de douleur intense ou d’abcès, des antibiotiques ou des anti-inflammatoires non stéroïdiens (comme le paracétamol) peuvent être prescrits, mais uniquement sur recommandation médicale.
La plaque dentaire reste la cause principale, mais d’autres éléments favorisent son apparition : les bouleversements hormonaux (grossesse, ménopause), certains médicaments (antiépileptiques, immunosuppresseurs), le tabagisme, les carences en vitamine C ou niacine, et des pathologies comme le diabète ou le VIH. Les personnes porteuses de prothèses mal adaptées ou consommant régulièrement des aliments sucrés sont également plus à risque. Identifier le facteur déclenchant permet d’adapter la prévention.
Des bains de bouche à l’eau salée tiède ou au vinaigre de cidre dilué peuvent soulager l’inflammation. L’application de miel ou d’huile essentielle de menthe poivrée (diluée) est parfois utilisée pour ses **propriétés antiseptiques**. Toutefois, ces méthodes restent des solutions d’appoint : elles n’éliminent ni le tartre ni la cause profonde. Elles ne remplacent en aucun cas un détartrage ou un suivi médical, surtout si les symptômes persistent ou s’aggravent.
Pour une action ciblée, privilégiez un bain de bouche antiseptique contenant du chlorhexidine (sur prescription ou en pharmacie), efficace contre les bactéries responsables de la plaque. À court terme, des solutions maison comme l’eau salée tiède ou le bicarbonate de sodium (1 cuillère à café dans un verre d’eau) peuvent compléter le brossage. Évitez les produits trop alcoolisés, qui assèchent la bouche et aggravent l’inconfort. L’idéal est de l’utiliser après un brossage minutieux, sans excès pour ne pas irriter davantage les gencives.